Съдържание
- Стъпки
- Част 1 от 6: Подобряване на вашата диета
- Част 2 от 6: Активен начин на живот
- Част 3 от 6: Инсулинова терапия за диабет тип 2
- Част 4 от 6: Допълнителни лечения
- Част 5 от 6: Медицинска помощ
- Част 6 от 6: Какво е захарен диабет
- Съвети
- Предупреждения
Захарният диабет е заболяване, при което тялото не може да контролира повишените нива на кръвната захар. Диабетът възниква, когато панкреасът не произвежда достатъчно инсулин, или клетките в тялото не абсорбират инсулина, който отделя добре. Ако не се лекува, диабетът може да увреди почти всеки орган, включително бъбреците, очите, сърцето и дори нервната система. Въпреки това в наше време тази болест е доста податлива на контрол. Въпреки че захарният диабет не е напълно „излекуван“, с инсулиновата терапия и здравословния начин на живот, той практически не влияе върху качеството на живот. Тази статия описва как можете да контролирате диабета и да избегнете всякакви усложнения.
Внимание:информацията в тази статия е само за информационни цели. Преди да използвате какъвто и да е метод, консултирайте се с Вашия лекар.
Стъпки
Част 1 от 6: Подобряване на вашата диета
 1 Яжте повече зеленчуци и боб. Обикновено богатите на фибри храни се усвояват и усвояват доста бавно от организма, което спомага за понижаване на нивата на кръвната захар. По -специално, бобът е с високо съдържание на диетични фибри, калций, магнезий и, разбира се, растителни протеини. Той задоволява нуждите на организма от протеини и елиминира необходимостта да се яде червено месо, което съдържа нездравословни мазнини.
1 Яжте повече зеленчуци и боб. Обикновено богатите на фибри храни се усвояват и усвояват доста бавно от организма, което спомага за понижаване на нивата на кръвната захар. По -специално, бобът е с високо съдържание на диетични фибри, калций, магнезий и, разбира се, растителни протеини. Той задоволява нуждите на организма от протеини и елиминира необходимостта да се яде червено месо, което съдържа нездравословни мазнини. - Зелените листни зеленчуци като спанак, маруля и зеле осигуряват много витамини и са с ниско съдържание на калории. Зеленчуците без скорбяла като аспержи, броколи, зеле, моркови и домати също са полезни.Всички те са добри източници на диетични фибри и витамин Е.
 2 Яжте риба редовно. Рибата трябва да бъде основна част от вашата диета, тъй като е с високо съдържание на омега-3 мастни киселини. Сьомгата и рибата тон са особено богати на тези киселини, месото им е здравословно и лесно смилаемо. Повечето други видове риби също са здрави и безопасни, като скумрия, херинга, езерна пъстърва и сардини.
2 Яжте риба редовно. Рибата трябва да бъде основна част от вашата диета, тъй като е с високо съдържание на омега-3 мастни киселини. Сьомгата и рибата тон са особено богати на тези киселини, месото им е здравословно и лесно смилаемо. Повечето други видове риби също са здрави и безопасни, като скумрия, херинга, езерна пъстърва и сардини. - Ядките и семената, особено орехите и ленените семена, също са добри източници на омега-3 мастни киселини. Добавете ги към диетата си (например в салати), за да увеличите приема на омега-3 киселини. В допълнение, рибата може да намали приема на червено месо, което спомага за намаляване на мазнините и калориите.
 3 Дайте предпочитание на нискомаслени млечни продукти. Нискомасленото мляко, киселото мляко и сирената работят добре, тъй като осигуряват на тялото ви разнообразни хранителни вещества, калций, магнезий и витамини без вредни мазнини.
3 Дайте предпочитание на нискомаслени млечни продукти. Нискомасленото мляко, киселото мляко и сирената работят добре, тъй като осигуряват на тялото ви разнообразни хранителни вещества, калций, магнезий и витамини без вредни мазнини. - Не трябва обаче да приемате, че всички мазнини са вредни. Тялото се нуждае от някои здравословни мазнини, включително естествените ненаситени мазнини, намиращи се в маслиновото, слънчогледовото и сусамовото масло.
 4 Ограничете приема на прости въглехидрати. Заменете храните с бяло брашно, белия хляб, тестените изделия и ориза с пълнозърнести храни. Пълнозърнестите храни са с много по -високо съдържание на магнезий, хром и диетични фибри. Дори обикновените картофи могат да бъдат заменени със сладки картофи (сладкиши).
4 Ограничете приема на прости въглехидрати. Заменете храните с бяло брашно, белия хляб, тестените изделия и ориза с пълнозърнести храни. Пълнозърнестите храни са с много по -високо съдържание на магнезий, хром и диетични фибри. Дори обикновените картофи могат да бъдат заменени със сладки картофи (сладкиши). - Това също означава, че пържените храни трябва да се избягват, тъй като често се поръсват с бяло брашно. Заменете тези храни с храни на скара и печени. Скоро ще откриете, че тези ястия са по -вкусни и по -апетитни.
 5 Яжте възможно най -малко захар. Захарта се съдържа в много продукти: плодове, сладки напитки, сладолед, десерти, печени изделия. Изберете храни с изкуствени подсладители като захарин и сукралоза, защото те добавят сладък вкус към храната, но не доставят глюкоза и не повишават нивата на кръвната захар.
5 Яжте възможно най -малко захар. Захарта се съдържа в много продукти: плодове, сладки напитки, сладолед, десерти, печени изделия. Изберете храни с изкуствени подсладители като захарин и сукралоза, защото те добавят сладък вкус към храната, но не доставят глюкоза и не повишават нивата на кръвната захар. - В днешно време има различни заместители на захарта, които лесно могат да се добавят към храни и напитки. Освен това на пазара има много различни продукти, които използват изкуствени заместители вместо захар. Когато избирате продукти в магазин, погледнете етикетите, които показват техния състав.
- От време на време мога има някои плодове като ябълки, круши, горски плодове, праскови. Избягвайте други плодове с високо съдържание на захар, като пъпеши и манго.
 6 Контролирайте калориите си. Необходимо е не само да получите правилния брой калории, но и да се уверите, че те са правилно... Всеки е различен, затова се консултирайте с Вашия лекар - в зависимост от Вашата доза инсулин, общото здравословно състояние и историята на диабета, той ще Ви препоръча правилната диета за Вас.
6 Контролирайте калориите си. Необходимо е не само да получите правилния брой калории, но и да се уверите, че те са правилно... Всеки е различен, затова се консултирайте с Вашия лекар - в зависимост от Вашата доза инсулин, общото здравословно състояние и историята на диабета, той ще Ви препоръча правилната диета за Вас. - Обикновено RDA е 36 калории на килограм телесно тегло за мъжете и 34 калории на килограм телесно тегло за жените. Правилното хранене трябва да бъде 50-60% въглехидрати, 15% протеин и 30% мазнини. Също така ограничете приема на сол.
- Основната цел на пациентите с диабет тип 2 е да загубят приблизително 5-10% от теглото си. Не е необходимо да намалявате броя на калориите, но трябва да намалите приема на въглехидрати и мазнини.
Част 2 от 6: Активен начин на живот
 1 Говорете с Вашия лекар за подходящ за Вас режим на упражнения. Вашият лекар ще може да изпробва Вашата толерантност към упражнения и да определи от кои упражнения трябва да се въздържате. Те ще разработят правилната интензивност и продължителност на вашите тренировки и ще направят план за упражнения, който да ви помогне да отслабнете и да поддържате форма.
1 Говорете с Вашия лекар за подходящ за Вас режим на упражнения. Вашият лекар ще може да изпробва Вашата толерантност към упражнения и да определи от кои упражнения трябва да се въздържате. Те ще разработят правилната интензивност и продължителност на вашите тренировки и ще направят план за упражнения, който да ви помогне да отслабнете и да поддържате форма. - По правило упражненията подобряват здравето на хората с диабет и ако болестта не е отишла твърде далеч, тогава тя "отстъпва". Освен това редовните упражнения могат да ви помогнат да отслабнете, което е много важно за понижаване на глюкозата, кръвното налягане и холестерола. Това е необходимо, за да се забави прогресията на заболяването, да се определи текущото състояние и да се подобри здравето.
 2 Включете кардиото във вашите тренировки. Аеробните упражнения повишават инсулиновата чувствителност и помагат за контролиране на телесното тегло при пациенти със затлъстяване. За тази цел опитайте бързо ходене, скачане на въже, джогинг или тенис. Най -добре е да правите 30 минути кардио на ден, около 5 пъти седмично. Ако сте начинаещ, започнете с 5-10 минути сесии и постепенно увеличавайте продължителността с нарастване на издръжливостта. По -добре поне нещо, отколкото нищо!
2 Включете кардиото във вашите тренировки. Аеробните упражнения повишават инсулиновата чувствителност и помагат за контролиране на телесното тегло при пациенти със затлъстяване. За тази цел опитайте бързо ходене, скачане на въже, джогинг или тенис. Най -добре е да правите 30 минути кардио на ден, около 5 пъти седмично. Ако сте начинаещ, започнете с 5-10 минути сесии и постепенно увеличавайте продължителността с нарастване на издръжливостта. По -добре поне нещо, отколкото нищо! - Едно от най -леките упражнения, което не изисква никакво оборудване или посещение на фитнес, е простото ходене. Въпреки че изглежда твърде лесно, ежедневната разходка може да подобри вашето здраве, дишането, яснотата на мисълта, настроението, спокойствието и да понижи кръвната захар и кръвното налягане. Можете също така да правите приятни и леки упражнения, като колоездене и плуване.
- Тези, които са имали някакви сърдечно -съдови заболявания, възрастните хора и пациентите с усложнения, причинени от диабет, първо трябва да преценят състоянието на сърдечно -съдовата си система. В този случай трябва да започнете обучение под наблюдението на Вашия лекар.
 3 Включете силовите тренировки във вашите тренировки. Това е следващата стъпка след аеробни упражнения. Силовите тренировки помагат за трансформирането на тялото: По -силните мускули изгарят повече калории, което може да ви помогне да отслабнете и да контролирате кръвната си захар. В допълнение към аеробните тренировки се препоръчва да правите силови тренировки два пъти седмично.
3 Включете силовите тренировки във вашите тренировки. Това е следващата стъпка след аеробни упражнения. Силовите тренировки помагат за трансформирането на тялото: По -силните мускули изгарят повече калории, което може да ви помогне да отслабнете и да контролирате кръвната си захар. В допълнение към аеробните тренировки се препоръчва да правите силови тренировки два пъти седмично. - Няма нужда да посещавате фитнес залата. Например, можете просто да вземете бутилки с вода у дома. Нещо повече, почистването на апартамент или градинарството също може да се счита за силова тренировка.
 4 Опитайте се да отслабнете. Повечето пациенти се съветват да отслабнат и да се опитат да постигнат идеален индекс на телесна маса (ИТМ). Това е особено важно за хората със затлъстяване, което често придружава диабет тип 2. За да измерите ИТМ, разделете теглото (масата) на човек в килограми на квадрата на височината му в метри.
4 Опитайте се да отслабнете. Повечето пациенти се съветват да отслабнат и да се опитат да постигнат идеален индекс на телесна маса (ИТМ). Това е особено важно за хората със затлъстяване, което често придружава диабет тип 2. За да измерите ИТМ, разделете теглото (масата) на човек в килограми на квадрата на височината му в метри. - Идеалният ИТМ е 18,5-25. По този начин, ако вашият ИТМ е под 18,5, значи сте с поднормено тегло, а ако е над 25, значи сте с наднормено тегло.
 5 Спазвайте установената рутина на упражненията. Разработете конкретен график на обучение, който работи най -добре за вас. Всеки човек се нуждае от някаква мотивация за редовни упражнения. Например, любим човек, приятел или член на семейството може да ви мотивира да ви подкрепя и насърчава и да ви напомня за положителните аспекти на упражненията.
5 Спазвайте установената рутина на упражненията. Разработете конкретен график на обучение, който работи най -добре за вас. Всеки човек се нуждае от някаква мотивация за редовни упражнения. Например, любим човек, приятел или член на семейството може да ви мотивира да ви подкрепя и насърчава и да ви напомня за положителните аспекти на упражненията. - Можете също така да се възнаградите (не шоколадова лента, разбира се!) За успехи, като например загуба на няколко килограма. Това ще ви даде допълнителна сила да постигнете целите си и да подобрите качеството на живота си.
Част 3 от 6: Инсулинова терапия за диабет тип 2
 1 Започнете да приемате инсулин. Има три основни вида инсулинови препарати: краткодействащи, среднодействащи и дългодействащи. Въпреки че инсулинът се използва предимно за диабет тип 1, това е така Приложи за лечение на захарен диабет и от двата вида. Вашият лекар ще определи кой тип инсулин е най -подходящ за Вас. Понастоящем инсулинът се прилага изключително чрез инжектиране.
1 Започнете да приемате инсулин. Има три основни вида инсулинови препарати: краткодействащи, среднодействащи и дългодействащи. Въпреки че инсулинът се използва предимно за диабет тип 1, това е така Приложи за лечение на захарен диабет и от двата вида. Вашият лекар ще определи кой тип инсулин е най -подходящ за Вас. Понастоящем инсулинът се прилага изключително чрез инжектиране. - Краткодействащият инсулин понижава нивата на кръвната захар много бързо.Тази група включва лекарства "Actrapid NM", "Humulin R", "Gensulin R", "Rinsulin R". Ефектът на краткодействащия инсулин се проявява след 20 минути и продължава около 8 часа. Може да се прилага подкожно, интрамускулно или интравенозно.
- Среднодействащият инсулин понижава кръвната захар по-бавно. Тази група включва лекарства "Biosulin N", "Gansulin N", "Gensulin N", "Insuman Bazal GT", "Insuran NPH", "Protafan NM", "Rinsulin NPH", "Humulin NPH". Те влизат в сила 2 часа след инжектирането и продължават почти един ден. Тази група лекарства се нарича още неутрален протамин на Hagedorn, те се прилагат чрез подкожно инжектиране.
- Дългодействащият инсулин понижава допълнително нивата на глюкозата Повече ▼ плавно. Тази група включва лекарствата гларгин (Lantus) и детемир (Levemir Penfill, Levemir FlexPen). Те влизат в сила около шест часа след инжектирането и продължават до два дни. Този вид инсулин също се прилага изключително чрез подкожна инжекция.
- Приблизителната доза инсулин Humulin R е 20 международни единици три пъти на ден. Лекарството се прилага едновременно с хранене, което помага да се постигне необходимото ниво на кръвната захар.
- Правилната диета и упражнения често са достатъчни за контролиране на диабета тип 2. Ако това не е достатъчно, Вашият лекар може да Ви предпише перорални хипогликемични (понижаващи кръвната захар) лекарства.
 2 Имайте предвид, че можете да комбинирате различни видове инсулин. Например, комбинираните лекарства включват "Mikstard 30 NM" и "Humulin M3", които са смес от инсулин с кратко и средно действие. Ясно е, че такива лекарства се характеризират с комбинация от краткосрочни и дългосрочни ефекти.
2 Имайте предвид, че можете да комбинирате различни видове инсулин. Например, комбинираните лекарства включват "Mikstard 30 NM" и "Humulin M3", които са смес от инсулин с кратко и средно действие. Ясно е, че такива лекарства се характеризират с комбинация от краткосрочни и дългосрочни ефекти. - Такива лекарства се препоръчват да се използват само в определени ситуации. Вашият лекар ще определи кой тип инсулин (и колко) е най -подходящ за Вас.
 3 Използвайте инсулинова писалка. Инструментът за многократни инжекции на инсулин се нарича „писалка“ или автоинсулинен инжектор и може да ви спести време и проблеми. Този инструмент може да бъде съобразен със специфичния план за лечение с инсулин и позволява по -малко болезнени инжекции от стандартните спринцовки. Освен това е лесен за пренасяне.
3 Използвайте инсулинова писалка. Инструментът за многократни инжекции на инсулин се нарича „писалка“ или автоинсулинен инжектор и може да ви спести време и проблеми. Този инструмент може да бъде съобразен със специфичния план за лечение с инсулин и позволява по -малко болезнени инжекции от стандартните спринцовки. Освен това е лесен за пренасяне. - Независимо дали използвате спринцовка за писалка или обикновена спринцовка, по -добре е да използвате лекарства, получени от материали от човешки произход, а не от животински произход, тъй като те имат по -малко антигенен ефект и е по -малко вероятно да бъдат отхвърлени от организма като чужд вещество. Те също така помагат на клетките по -ефективно да метаболизират глюкозата, стимулират съхранението на гликоген и намаляват глюконеогенезата (производството на глюкоза).
 4 Съхранявайте инсулина при подходяща температура. Всички инсулинови препарати трябва да се съхраняват в хладилника, но не и във фризера. Докато инсулиновите компании правят химикалки със стайна температура, изследванията показват, че тези инструменти трябва да се съхраняват в хладилник до първата употреба.
4 Съхранявайте инсулина при подходяща температура. Всички инсулинови препарати трябва да се съхраняват в хладилника, но не и във фризера. Докато инсулиновите компании правят химикалки със стайна температура, изследванията показват, че тези инструменти трябва да се съхраняват в хладилник до първата употреба. - След първата инжекция писалката на спринцовката не трябва да се съхранява в хладилник, тя трябва да се съхранява при стайна температура, така че инсулинът да не кристализира.
- Има и доказателства, че инжекциите със студен инсулин, които са били съхранявани в хладилника, могат да бъдат по -болезнени от инжекциите с инсулин при стайна температура.
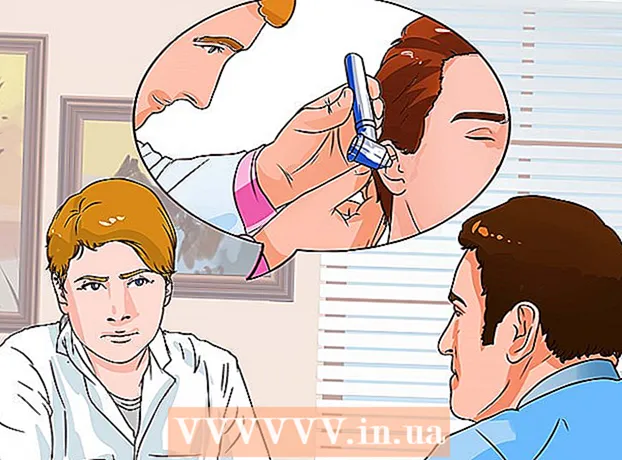
 5 Следете нивата на захар у дома. Всички пациенти с диабет трябва независимо да следят нивата на кръвната си захар. Това помага за регулиране на приема на лекарства и по този начин за по -добър контрол на нивата на кръвната захар. Неспазването на нивата на кръвната Ви захар може да доведе до хипогликемия, което е ниско ниво на кръвната захар, което може да доведе до много усложнения като замъглено зрение и дехидратация.
5 Следете нивата на захар у дома. Всички пациенти с диабет трябва независимо да следят нивата на кръвната си захар. Това помага за регулиране на приема на лекарства и по този начин за по -добър контрол на нивата на кръвната захар. Неспазването на нивата на кръвната Ви захар може да доведе до хипогликемия, което е ниско ниво на кръвната захар, което може да доведе до много усложнения като замъглено зрение и дехидратация. - Запишете кръвната си захар за половин час преди и след хранене - след като усвоите храната, кръвната Ви захар се променя. Това ще помогне за намаляване на риска от микро- и макроваскуларни, както и невропатични усложнения.
- Обикновено се препоръчва да се вземат проби от страната на пръста, а не от върха на пръста, за да се намали болката, тъй като страната на пръстите съдържа по -малко нерви от върховете. Запишете резултатите в специална тетрадка, за да можете след това да анализирате промените в нивата на кръвната захар с Вашия лекар.
 6 Бъдете наясно с проблемите, свързани с инсулиновата терапия. За съжаление, инсулиновата терапия идва с определени проблеми, които пациентите трябва да знаят. Тези проблеми включват следното:
6 Бъдете наясно с проблемите, свързани с инсулиновата терапия. За съжаление, инсулиновата терапия идва с определени проблеми, които пациентите трябва да знаят. Тези проблеми включват следното: - Хипогликемия - опасността се увеличава, ако пациентът не яде преди следващата инжекция или надвиши необходимата доза инсулин.
- Инсулинова алергия може да възникне, ако инсулинът е направен от материали от животински произход. В този случай лекарят трябва да замени настоящите лекарства с лекарства за човешки инсулин и да предпише всякакви локални стероиди или антихистамини за облекчаване на алергичната реакция, сърбеж, подуване или болка.
- Може да се развие инсулинова резистентност, която обикновено е придружена от други усложнения от диабета. В този случай трябва да потърсите медицинска помощ, тъй като може да се наложи да се увеличи дозата на инсулина или да се промени планът за лечение.
- Повишаване на телесното тегло и чувство на глад, особено при пациенти с диабет тип 2, които са приемали перорални хипогликемични лекарства и след това са допълвали лечението с инсулинова терапия.
- Инсулиновата липодистрофия, тоест хипертрофия на мастната тъкан в подкожния слой на местата на инжекции с инсулин, също е често срещан проблем.
Част 4 от 6: Допълнителни лечения
 1 Помислете за приемане на сулфонилурейни продукти. Тези лекарства понижават кръвната захар, като карат панкреаса да произвежда повече инсулин, който контролира нивата на захарта. Освен това нивата на кръвната захар намаляват толкова бързо, че тези лекарства трябва да се приемат с храна, за да се поддържа инсулинов баланс. Тази мярка предотвратява твърде нисък спад на нивата на кръвната захар и хипогликемия.
1 Помислете за приемане на сулфонилурейни продукти. Тези лекарства понижават кръвната захар, като карат панкреаса да произвежда повече инсулин, който контролира нивата на захарта. Освен това нивата на кръвната захар намаляват толкова бързо, че тези лекарства трябва да се приемат с храна, за да се поддържа инсулинов баланс. Тази мярка предотвратява твърде нисък спад на нивата на кръвната захар и хипогликемия. - Хипогликемичните лекарства включват толбутамид ("бутамид"), чиято препоръчителна доза е 500 до 3000 милиграма на ден. Това лекарство се предлага под формата на хапчета и е безопасно за хора с бъбречни заболявания и възрастни хора.
- Друго лекарство е хлорпропамид (Diabetal). Дневната доза под формата на хапчета е до 500 милиграма. Имайте предвид, че това лекарство може да причини хипонатриемия (нисък плазмен натрий).
- Второто поколение на тези лекарства включва глибенкламид (манинил, една таблетка с 5 милиграма активна съставка на ден), гликлазид (диабетон, първо един милиграм на ден, можете постепенно да увеличите дозата до 6 милиграма, лекарството е безопасно за бъбречни заболявания ), глипизид (Glibenez, една таблетка, 5 милиграма на ден), глимепирид (Amaryl, наличен като таблетки от 1, 2 и 3 милиграма).
- Тези лекарства съдържат сулфонамид. Ако сте алергични към това вещество, помислете за приемане на други хипогликемични лекарства. В допълнение, тези лекарства трябва да се използват с повишено внимание при пациенти с бъбречно заболяване и възрастни хора.
 2 Опитайте меглитиниди. Тези лекарства увеличават производството на инсулин в панкреаса. Те действат в рамките на един час след поглъщането. Обикновено се приемат половин час преди хранене, за да се намали рискът от хипогликемия.
2 Опитайте меглитиниди. Тези лекарства увеличават производството на инсулин в панкреаса. Те действат в рамките на един час след поглъщането. Обикновено се приемат половин час преди хранене, за да се намали рискът от хипогликемия. - Тези лекарства се използват за понижаване на нивата на кръвната захар по време на метаболизма.Препоръчителната доза е 500 милиграма до 1 грам 1-2 пъти на ден, в зависимост от нивото на кръвната захар.
 3 Помислете за приемане на бигуаниди. Лекарства от този тип намаляват абсорбцията на глюкоза в стомашно -чревния тракт и производството на глюкоза в черния дроб, както и повишават инсулиновата резистентност и анаеробния глюкозен метаболизъм. Те често се използват заедно със сулфонилурейни продукти като допълнителна терапия за наднормено тегло. Тези лекарства обаче имат някои странични ефекти, като разстроен стомах и диария, а при пациенти с чернодробно или бъбречно заболяване те могат да причинят лактатна ацидоза.
3 Помислете за приемане на бигуаниди. Лекарства от този тип намаляват абсорбцията на глюкоза в стомашно -чревния тракт и производството на глюкоза в черния дроб, както и повишават инсулиновата резистентност и анаеробния глюкозен метаболизъм. Те често се използват заедно със сулфонилурейни продукти като допълнителна терапия за наднормено тегло. Тези лекарства обаче имат някои странични ефекти, като разстроен стомах и диария, а при пациенти с чернодробно или бъбречно заболяване те могат да причинят лактатна ацидоза. - Бигуанидите включват метформин ("Glucophage", наличен под формата на таблетки от 500 и 850 милиграма) с препоръчителна дневна доза до 2000 милиграма, репаглинид ("Novonorm", 0,5 или 1 милиграм преди всяко хранене), пиоглитазон ("глутазон" ", 15/30 милиграма веднъж дневно).
 4 Помислете за трансплантация на панкреас в тежки случаи. При тежки форми на диабет с усложнения, Вашият лекар може да препоръча трансплантация на панкреас. Пациентът се трансплантира със здрав панкреас, тоест такъв, който произвежда достатъчно количество инсулин. Тази операция се извършва само ако други методи на лечение не са помогнали.
4 Помислете за трансплантация на панкреас в тежки случаи. При тежки форми на диабет с усложнения, Вашият лекар може да препоръча трансплантация на панкреас. Пациентът се трансплантира със здрав панкреас, тоест такъв, който произвежда достатъчно количество инсулин. Тази операция се извършва само ако други методи на лечение не са помогнали. - Трансплантираният панкреас се взема от току -що починал човек или се взема част от панкреаса на жив човек.
- Вашият лекар ще определи дали този метод е подходящ за вашия случай. Обикновено са достатъчни терапии като инсулинова терапия, правилна диета и редовни упражнения.
Част 5 от 6: Медицинска помощ
 1 Тествайте кръвната си захар. За да получите точни резултати, не трябва да ядете или пиете нищо (с изключение на вода) около 6-8 часа преди кръвния тест. Нормата е 4,1–6,3 mmol / L, с гранични стойности 6,3–6,6 mmol / L, ще са необходими допълнителни тестове, като например орален тест за глюкозен толеранс.
1 Тествайте кръвната си захар. За да получите точни резултати, не трябва да ядете или пиете нищо (с изключение на вода) около 6-8 часа преди кръвния тест. Нормата е 4,1–6,3 mmol / L, с гранични стойности 6,3–6,6 mmol / L, ще са необходими допълнителни тестове, като например орален тест за глюкозен толеранс. - Кръвен тест след хранене обикновено се прави два часа след хранене или два часа след като пациентът е изпил 75 милиграма глюкоза. Нормалните резултати не надвишават 7,7 mmol / L. Резултат над 11 mmol / L потвърждава диагнозата захарен диабет.
 2 Можете също така да направите орален тест за глюкозен толеранс (OGTT). Този тест обикновено се провежда при гранични нива на кръвната захар, съмнение за захарен диабет или гестационен захарен диабет (диабет при бременност). В навечерието на анализа пациентът се храни нормално в продължение на поне три дни, не яде преди анализа и се взема кръв от вена, която се използва за определяне на нивото на захарта. Преди да вземе кръв, пациентът е помолен да изпразни пикочния мехур.
2 Можете също така да направите орален тест за глюкозен толеранс (OGTT). Този тест обикновено се провежда при гранични нива на кръвната захар, съмнение за захарен диабет или гестационен захарен диабет (диабет при бременност). В навечерието на анализа пациентът се храни нормално в продължение на поне три дни, не яде преди анализа и се взема кръв от вена, която се използва за определяне на нивото на захарта. Преди да вземе кръв, пациентът е помолен да изпразни пикочния мехур. - След това на пациента се дава вода със 75 грама глюкоза за пиене. Бременните жени могат да получат таблетка от 100 милиграма глюкоза. След това се вземат проби от кръв и урина на интервали от 0,5, 1, 2 и 3 часа.
- Нормата е не повече от 7 mmol / L в началото и по -малко от 7,7 mmol / L след приемане на глюкоза, а пиковите стойности не трябва да надвишават 11 mmol / L.
- При OGTT могат да възникнат определени аномалии, като гликозурия или забавен отговор. При гликозурия разликата между нивото на гладно и максималната стойност е около 1-1,4 mmol / L. Това може да се дължи на абнормна абсорбция на глюкоза или прекомерно производство на инсулин.
 3 Уверете се, че напълно разбирате какви лекарства Ви се предписват и как трябва да ги приемате. Образованието на пациентите е от първостепенно значение при лечението на диабет. Трябва напълно да разберете как трябва да се приемат лекарствата, техния механизъм на действие, за какво са и защо лекарят е предписал тези лекарства. Освен това трябва да сте наясно с възможните рискове, лекарствени взаимодействия и техните странични ефекти.
3 Уверете се, че напълно разбирате какви лекарства Ви се предписват и как трябва да ги приемате. Образованието на пациентите е от първостепенно значение при лечението на диабет. Трябва напълно да разберете как трябва да се приемат лекарствата, техния механизъм на действие, за какво са и защо лекарят е предписал тези лекарства. Освен това трябва да сте наясно с възможните рискове, лекарствени взаимодействия и техните странични ефекти. - Наред с правилното хранене и упражнения, това ще ви позволи да постигнете bОповече успехи в лечението на болестта и предотвратяването на нейното развитие и усложнения, което ще помогне за подобряване на качеството на живот и поддържане на здравето ви.
 4 Консултирайте се с Вашия лекар, ако забележите някакви промени. Когато посещавате Вашия лекар, кажете им за всякакви признаци на усложнения или нови симптоми. Лекарят ще оцени вашето неврологично състояние, ще прегледа краката ви, за да определи дали има синдром на диабетно стъпало, язви или инфекция, и ще предпише рутинни изследвания на кръв и урина, липидограма, ще провери как функционират бъбреците и черния дроб и ще определи концентрацията на креатинин в кръвната плазма.
4 Консултирайте се с Вашия лекар, ако забележите някакви промени. Когато посещавате Вашия лекар, кажете им за всякакви признаци на усложнения или нови симптоми. Лекарят ще оцени вашето неврологично състояние, ще прегледа краката ви, за да определи дали има синдром на диабетно стъпало, язви или инфекция, и ще предпише рутинни изследвания на кръв и урина, липидограма, ще провери как функционират бъбреците и черния дроб и ще определи концентрацията на креатинин в кръвната плазма. - Вашият лекар трябва да Ви информира за опасностите от развитието на диабетно стъпало и как можете да го избегнете с ранното лечение с антибиотици. Освен това е необходимо да се спазват правилата за хигиена, за да се предотврати развитието на гангрена.
Част 6 от 6: Какво е захарен диабет
 1 Идентифицирайте ранните признаци на диабет. В самото начало диабетът е придружен от няколко фини симптоми.
1 Идентифицирайте ранните признаци на диабет. В самото начало диабетът е придружен от няколко фини симптоми. - Често уриниране... Пациентът отделя голямо количество урина през деня или през нощта. Това се дължи на високите нива на кръвната захар, които увеличават абсорбцията на вода в кръвния поток. Това от своя страна увеличава количеството урина.
- Прекомерна жажда... Пациентът пие твърде много вода (повече от 8 чаши (2 литра) на ден), но това не утолява жаждата му. Повишената жажда се дължи на увеличеното количество урина и съпътстващата дехидратация на организма.
- Повишен глад... Пациентът яде повече от обикновено. Това се дължи на липсата на инсулин, който е необходим за пренасянето на глюкозата през кръвта до клетките на тялото, където се използва за енергия. При липса на инсулин, клетките нямат достатъчно глюкоза, което ви кара да се чувствате гладни.
 2 Разпознайте късните признаци на диабет. С напредването на болестта постепенно се развиват по -тежки симптоми.
2 Разпознайте късните признаци на диабет. С напредването на болестта постепенно се развиват по -тежки симптоми. - Получаване на кетони в урината... Тялото нарушава нормалното съдържание на въглехидрати и захар поради повишеното ниво на захар в урината. Тялото разгражда складираните мастни киселини и мазнини, за да се снабди с енергия и това води до отделяне на кетони.
- Умора... Пациентът се уморява твърде бързо. Това се дължи на липсата на инсулин, който помага за транспортирането на глюкозата през кръвта до клетките, където се използва за енергия. В резултат на това клетките нямат глюкоза и им липсва енергия.
- Забавено излекуване... Раните и лезиите зарастват по -бавно от обикновено. Това се дължи на високите нива на кръвната захар. Кръвта носи хранителните вещества, необходими за заздравяване, а повишената кръвна захар прави този процес по -труден, което води до забавено заздравяване на увреждането.
 3 Научете за рисковите фактори. Някои хора са по -склонни към диабет поради определени обстоятелства, които не винаги могат да бъдат контролирани. Рисковите фактори за развитието на захарен диабет включват следните обстоятелства:
3 Научете за рисковите фактори. Някои хора са по -склонни към диабет поради определени обстоятелства, които не винаги могат да бъдат контролирани. Рисковите фактори за развитието на захарен диабет включват следните обстоятелства: - Затлъстяване... Диабетът е често срещан сред хората със затлъстяване, тъй като нивата на холестерола са високи. Холестеролът се разгражда до образуване на захар, която се освобождава в кръвта. Въпреки факта, че част от глюкозата се прехвърля в клетките, нивото й в кръвта се повишава, което води до развитие на захарен диабет.
- Генетично предразположение... Заболяването е често срещано при хора, които имат генетично предразположение към инсулинова резистентност или панкреасът не произвежда достатъчно инсулин.
- Заседнал начин на живот... Физическата активност е необходима за нормалния метаболизъм. При липса на редовна физическа активност, глюкозата в кръвта се пренася слабо в клетките, което води до захарен диабет.
 4 Научете за възможните усложнения. При подходящо лечение захарният диабет практически не влияе на ежедневието. Ако обаче не се лекува, това може да причини много усложнения. При липса на подходящо лечение могат да възникнат следните усложнения:
4 Научете за възможните усложнения. При подходящо лечение захарният диабет практически не влияе на ежедневието. Ако обаче не се лекува, това може да причини много усложнения. При липса на подходящо лечение могат да възникнат следните усложнения: - Увреждане на клетките... При диабет алдити (захарни алкохоли) се натрупват в клетките, което води до осмотични нарушения и увреждане на клетките. Може да причини увреждане на нервите, бъбреците, очните лещи и кръвоносните съдове, което трябва да се избягва по всякакъв начин.
- Хипертония... Гликозилираният колаген увеличава дебелината на стените на кръвоносните съдове, което води до стесняване на притока на кръв и влияе негативно на съдовете на ретината. В резултат на това, поради гликиране на протеини и гликоген, се развива склероза на кръвоносните съдове. Това увеличава съсирването на кръвта и кръвното налягане.
- Ксантоми... Този термин се отнася до жълти липидни възли по кожата или клепачите, които се образуват в резултат на хиперлипемия.
- Кожни проблеми... Хората с диабет са предразположени към гъбични и бактериални инфекции, чести циреи и невропатични язви по стъпалата. Пациентите обикновено не изпитват болка поради нарушено кръвообращение, което причинява невропатия (увреждане на нервите) и намалена чувствителност.
- Проблеми с очите... В ириса на очите могат да се образуват нови анормални кръвоносни съдове. Възможно е и развитието на катаракта на лещите на очите.
- Проблеми с нервната система... Те включват забавено провеждане на нервите, нефропатия, ретинопатия и невропатия, които се развиват в резултат на увреждане на малки кръвоносни съдове в различни жизненоважни органи.
- Макроваскуларни усложнения... Това са атеросклероза, коронарна недостатъчност, инсулт, периферна исхемия (особено в долните крайници), куцота.
- Гангрена на стъпалото... Това усложнение е известно като „диабетно стъпало“.
- Бъбречни проблеми... Това са често срещани инфекции на пикочните пътища.
- Стомашно -чревни проблеми... Такива проблеми включват запек, диария и гастропареза със стомашна диспепсия.
- Проблеми с пикочно -половата система... Поради нарушено кръвообращение при мъжете може да се развие импотентност; при жените са чести вулвовагинални инфекции (инфекции на вагиналната лигавица) и диспареиния (болезнен полов акт, главно поради вагинална сухота).
 5 Разберете разликата между диабет тип 1 и тип 2. Диабет тип 1 е предимно автоимунно заболяване, което се причинява от недостатъчна секреция на инсулин. Това се случва внезапно, като пациентите обикновено са по -слаби и по -млади. Три от четирима души с диабет тип 1 го развиват преди 20 -годишна възраст.
5 Разберете разликата между диабет тип 1 и тип 2. Диабет тип 1 е предимно автоимунно заболяване, което се причинява от недостатъчна секреция на инсулин. Това се случва внезапно, като пациентите обикновено са по -слаби и по -млади. Три от четирима души с диабет тип 1 го развиват преди 20 -годишна възраст. - От друга страна, диабет тип 2 се причинява както от неадекватната секреция на инсулин, така и от инсулиновата резистентност, при която реакцията на мускулните клетки, мастната тъкан и черния дроб е нарушена, въпреки че тялото произвежда инсулин. За да се нормализира инсулиновата толерантност, тялото се нуждае от повече инсулин (без значение колко), което води до по -високи нива на кръвната захар и инсулина. Обикновено този тип диабет се появява по -късно в живота, пациентите често са с наднормено тегло или със затлъстяване и в повечето случаи няма симптоми в ранните етапи.
Съвети
- Обогатете диетата си със здравословни мазнини като ядки, зехтин и фъстъчено масло. Тази вкусна и здравословна храна не съдържа захар или нездравословни мазнини.
- На пациенти с диабет тип 2 лекарите често предписват първо сулфонилурейни препарати и след това бигуаниди. Ако това лечение не е достатъчно, лекарят може да предпише инсулинова терапия за стабилизиране на заболяването.
- Никога не яжте храни с рафинирани въглехидрати, тъй като те са нездравословни. Те включват сладкиши, шоколадови бонбони, сладкиши и сладкиши, разтворими зърнени храни и особено сладки напитки.
- Млечните продукти са с високо съдържание на въглехидрати, затова се опитайте да не ги консумирате.
- Белият хляб, белият ориз и бялата паста са много вредни за диабетици.
- Яйцата и месото съдържат нездравословни мазнини, затова е най-добре да ги замените с растителни протеинови храни като боб и други бобови растения. Опитайте се да ядете този вид храна два пъти на ден, за да поддържате кръвната си захар на нормално ниво. Различните сортове боб помагат за регулиране на нивата на кръвната захар, поради което са много полезни при диабет. Също така, опитайте се да ядете повече риба!
- Зеленчуци като чесън и лук се считат за много полезни при диабет.
- Опитайте се да ядете много плодове, зеленчуци и разнообразни салати. Ако не харесвате сурови плодове и зеленчуци, можете да направите сокове от тях, които съдържат тонове витамини и хранителни вещества. Избягвайте неестествени, преработени и консервирани храни. Най -добре е да се консумират естествени органични храни.
- Зърнени храни като овесени ядки, просо, пшеница, ръж и амарант допринасят за нормалното функциониране на организма.
- Растителните масла (като тиквено и зехтин) и суровите ядки съдържат здравословни мазнини.
- Маргаринът съдържа синтетични мазнини и следователно е вреден за панкреаса.
Предупреждения
- Пациентите трябва да са наясно с признаците на хипогликемия (ниска кръвна захар). За всеки случай трябва да имате източник на глюкоза с вас. Признаците на хипогликемия включват прекомерно изпотяване, глад, главоболие и раздразнителност. Можете да използвате мляко, портокалов сок и дори обикновени бонбони като източник на глюкоза.
- Хората с диабет трябва да консумират не повече от 300 милиграма холестерол на ден.